Обзор фибрилляции предсердий: причины, диагностика и лечение, чем она опасна. Тахисистолическая форма фибрилляции предсердий: причины, симптомы, диагностика, лечение, последствия и советы кардиологов Фп сердца
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 06.12.2018
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.
Схема проведения импульсов


Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к .
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
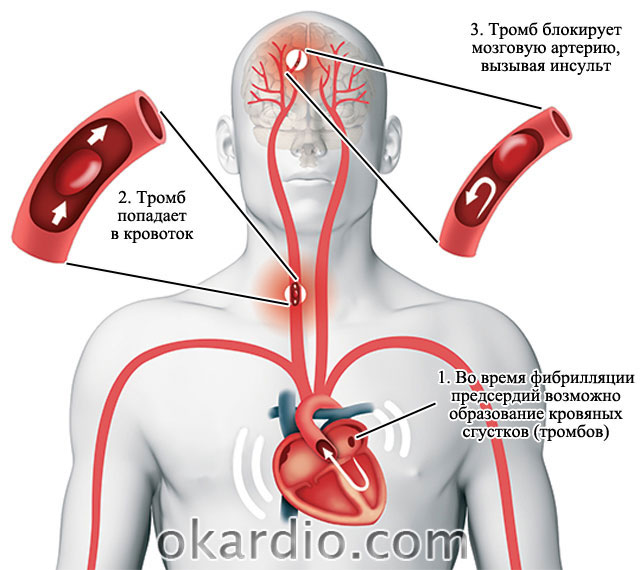 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Сердечные.
Несердечные.
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
2. Несердечные причины
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
 С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
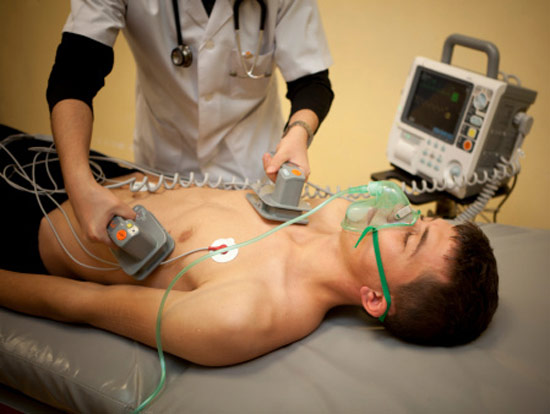 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.
Явление фибрилляции предсердий более известно широкому кругу людей без медицинского образования как мерцательная аритмия. Относится эта форма патологии к суправентрикулярным нарушениям ритма. Импульсы для сокращения сердца исходят в этом случае не из синоатриального узла. Их генерируют элементы проводящей системы, расположенные над желудочками. Отсюда и другое название – наджелудочковая аритмия. Волна возбуждения может исходить из атриовентрикулярного центра либо из атипичных электрически активных участков предсердий. В последнем варианте речь идет как раз о фибрилляции (подергивании миофибрилл – сократительных волокон миокарда). Более подробную информацию на эту тему можно найти в предлагаемой статье.
Предсердная мерцательная аритмия характеризуется как сбой сократительной деятельности сердечной мышцы. При этом отдельные участки предсердия беспорядочно возбуждаются, препятствуя полному нормальному сокращению камеры. Число мерцаний достигает 300-600 в минуту. Антриовентрикулярный узел проводит лишь часть из этого большого количества электрических импульсов, в результате желудочки начинают работать асинхронно, с разной частотой и последовательностью.
Предсердия при фибрилляции не могут полноценно наполняться кровью, соответственно, и желудочки не выполняют свою функцию нормально. Сила и объем сердечного выброса уменьшаются, организм недополучает необходимое количество питательных элементов и кислорода.
Мерцательная аритмия имеет несколько разновидностей. Классифицировать их можно по следующим признакам:
- частота желудочковых сокращений;
- особенности волн на кардиограмме;
- продолжительность аномального ритма.

По частотному признаку фибрилляции делят на:
- Нормосистолические.
Количество сокращений желудочков соответствует нормальным показателям (60-90 в минуту).
- Брадисистолические.
Работа желудочков замедлена, они сокращаются реже, чем 60 раз в минуту. При этом пульсовая волна проходит нормально.
- Тахисистолические.
Желудочки сокращаются чаще положенной нормы (больше 100 толчков в минуту). Но при этом может наблюдаться периодическое отсутствие пульса. Случается это оттого, что камеры сердца работают не в полную силу. Слабые сокращения не вызывают пульсовой волны. Иногда сердечный выброс происходит нерегулярно, потому что желудочки недостаточно наполняются кровью.
Наиболее благоприятным считается прогноз для нормосистолической и брадисистолической форм мерцательной аритмии.

- Крупноволновая.
На кардиограмме присутствуют крупные и редкие (от 300 до 500 в минуту) зубцы сокращений.
- Мелковолновая.
ЭКГ показывает мелкие и частые зубцы предсердного возбуждения (до 800 в минуту).
Продолжительность мерцательной аритмии может быть разной. Это служит поводом для выделения еще одного критерия классификации:
- Первичная предсердная фибрилляция.
Это единичное нарушение ритма, которое зафиксировано в первый раз. Оно может быть разным по долготе протекания, симптоматике и характеру осложнений.
- Пароксизмальная аритмия предсердий.
Вызвана она пароксизмом – внезапным приступом, который ограничен по времени. Нарушения развиваются резко и проходят самостоятельно. Длительность их составляет от нескольких часов до одной недели.
- Персистирующая форма мерцания.
По времени занимает свыше 7-дневного срока. Может персистировать до одного года и больше. Без медицинского вмешательства аритмия не прекращается. Такая разновидность допускает возможность восстановления и поддержки у пациентов нормального ритма (исходящего из синусового узла).
- Постоянная форма фибрилляции предсердий.
Она продолжается долгое время, как и предыдущая форма патологии. Но между ними есть существенная разница: восстановление синусового ритма считается нецелесообразным. Цель лечения в этом случае сводится к поддержанию имеющегося ритма с контролем частоты сокращений.

Причины
Фибрилляция предсердий может возникать по целому ряду причин. Среди них выделяют сердечные патологии и внесердечные факторы.
Кардиологические нарушения:
- пороки сердечных клапанов (врожденного или приобретенного типа);
- ишемия сердца;
- гипертоническая болезнь;
- последствия перенесенных операций на сердце;
- сердечная недостаточность;
- миокардит;
- сердечные опухоли;
- кардиомиопатия;
- инфаркт миокарда;
- кардиосклероз.
Чаще всего фибрилляцию предсердий провоцирует послеоперационное состояние. Почему? Нарушается баланс электролитов (калия, кальция, натрия, магния) в мышечных тканях сердца, развивается воспалительный процесс в области швов, совершается перестройка гемодинамики внутри камер (вследствие устранения клапанных недостатков). Аритмия, вызванная такими причинами, после прохождения реабилитирующего курса лечения должна полностью аннулироваться.
На втором месте по частоте распространения среди сердечных факторов развития мерцательной аритмии находятся клапанные пороки. Обычно это патология митрального клапана (он отгораживает полость левого предсердия от левожелудочковой камеры). Не редки случаи одновременного поражения сразу двух или трех клапанов (аортальный, трикуспидальный, митральный).
У больного могут сочетаться разные сердечные патологии, что повышает риск развития мерцательного ритма предсердий. Например, ишемия сердца и коронарные нарушения, стенокардия и артериальная гипертензия.
Факторы, не связанные с сердечными болезнями:
- тиреотоксикоз;
- тиреотоксикоз;
- ожирение;
- сахарный диабет;
- побочное действие адреномиметиков, сердечных гликозидов;

- алкогольное отравление;
- злоупотребление табачными изделиями;
- гипокалиемия;
- расстройства нервной системы (чаще связанные с вегетососудистой дистонией);
- заболевания почек;
- наличие хронических обструктивных процессов в легких;
- наследственный фактор;
- генные мутации;
- удар электрическим током;
Регулярное употребление спиртных напитков в суточной дозе свыше 35-40г повышает опасность возникновения предсердных фибрилляций почти на 35%.
Вегетососудистая дистония является одной из самых распространенных предпосылок появления пароксизмов мерцательного ритма.
Причины внесердечного происхождения обычно (изолированная фибрилляция) в большинстве случаев способствуют развитию патологии в молодом возрасте. Болезни сердца провоцируют мерцательную аритмию у людей старшего поколения.
Временами регистрируются факты появления фибрилляции предсердий по невыясненным причинам. Речь идет об идеопатических нарушениях ритма.
Проявления
 Выраженная симптоматика при такой патологии, как фибрилляция предсердий, может полностью отсутствовать. Тогда выявить ее получается только при проведении ЭКГ или УЗИ сердца. В других случаях развиваются острые симптомы, отличительные особенности которых зависят от причины аритмии, ее разновидности, функциональных способностей клапанной структуры, состояния мышечного слоя сердца. Немалую роль играет психоэмоциональный фон больного.
Выраженная симптоматика при такой патологии, как фибрилляция предсердий, может полностью отсутствовать. Тогда выявить ее получается только при проведении ЭКГ или УЗИ сердца. В других случаях развиваются острые симптомы, отличительные особенности которых зависят от причины аритмии, ее разновидности, функциональных способностей клапанной структуры, состояния мышечного слоя сердца. Немалую роль играет психоэмоциональный фон больного.
Чаще всего первое проявление мерцательной аритмии происходит в виде внезапного пароксизма. В дальнейшем приступы могут учащаться и приводить к персистирующей или постоянной фибрилляции. Иногда люди сталкиваются лишь с редкими короткими пароксизмами в течение всей жизни, которые не переходят в хроническую форму.
Начало приступа многие пациенты описывают как ощущение резкого толчка в грудь изнутри, словно сердце остановилось или перевернулось. Далее следует череда характерных признаков:
- нехватка воздуха;
- дрожание тела и конечностей;
- выделяется пот;
- человека может знобить;
- возможно снижение артериального давления (иногда дело заканчивается аритмогенным шоком и потерей сознания);
- кожные покровы бледнеют, приобретают синеватый оттенок или краснеют;
- отмечается хаотичность пульса, изменение его скорости;
- слабость и головокружение;

- страх смерти;
- частые позывы к мочеиспусканию;
- нарушение работы желудочно-кишечного тракта;
- одышка;
- боли в груди.
При постоянно протекающей форме аритмии могут появляться отеки к концу дня.
В отдельных случаях наблюдаются признаки невралгического характера: парез, паралич, потеря чувствительности, коматозное состояние. Это происходит, когда мерцания предсердий провоцируют образование тромбов. Сгустки крови закупоривают крупные артерии, несущие питание и кислород к мозгу, что становится причиной развития кардиоэмболического инсульта.
Тахисистолическая форма мерцательной аритмии
Тахисистолическая фибрилляция предсердий – это нарушение ритма, сопровождающееся учащенной нескоординированной работой сердечных камер. Источник аномального возбуждения находится в предсердиях. Это так называемые эктопические очаги электрических импульсов. Представлены они группировками чрезмерно активных миофибрилл, которые подергиваются (мерцают) со скоростью до 700 сокращений в минуту. Желудочки при этом работают с частотой 100 и более толчков в минуту.
Характерный признак предсердной тахисистолии – дефицит пульса при учащенном сердцебиении.
Другие признаки похожи на типичные проявления мерцательной аритмии:

- одышка;
- дискомфорт в области грудной клетки;
- слабость и головокружение;
- приступ паники;
- обильный пот;
- пульсирующие шейные вены;
- тремор.
Тахисистолическая форма мерцательной аритмии считается наиболее опасной, она тяжелее переносится, исходя из субъективных ощущений пациентов. Эта патология нередко приводит к недостаточности сердца, так как наблюдается снижение систолического и минутного объема крови, происходит сбой кровообращения в периферических сосудах.
К учащенным сердцебиениям приводят не только мерцания, но и трепетания предсердий. Эти два состояния следует отличать. При трепетаниях обычно сохраняется правильный слаженный предсердный ритм, он передается и желудочкам. Сокращения происходят с меньшей скоростью: при мерцаниях 350-700 в минуту, а при трепетаниях 200-400.
Принципы лечения фибрилляции предсердий
Главные цели терапевтических мероприятий: убрать неприятные симптомы и не допустить развитие негативных последствий. Поэтому весь лечебный процесс ведется в двух направлениях:
- Возвращение ритма к норме (с подачей импульсов из синусового узла).
- Поддержание оптимальной частоты сокращений миокарда при сохранении установившейся хронической аритмии.
Эффективность работы по этим направлениям достигается при помощи следующих методов лечения:
- применение препаратов, препятствующих свертыванию крови (антикоагулянтов);
- воздействие электрическим током (электрокардиоверсия);
- антиаритмическая терапия;
- использование лекарственных препаратов для уменьшения частоты ритма.
Дополнительными экстренными мерами помощи пациенту являются катетерная радиочастотная абляция, внедрение кардиостимулятора.
Антикоагулянты: особенности применения
Терапия такого рода проводится с целью предупреждения тромбоэмболии, последствием которой часто становится эмболический инсульт. Для этого используют следующие средства:
- Антикоагулянты («Варфарин», «Прадакса»).
Лекарства можно применять длительный период. При этом необходимо следить за процессом терапии с помощью коагулограммы. «Варфарин» подходит для лечения пациентов старшего возраста.  После 60 – с диагнозом сахарный диабет, ишемия сердца, в 75 лет и старше – при тиреотоксикозе, сердечной недостаточности застойного типа, гипертонической болезни. Также препарат актуален для людей с ревматическими пороками миокарда, перенесших операцию в клапанном аппарате. Обязательно нужно пользоваться этим средством, когда в истории болезни имели место случаи тромбозов или эмболий.
После 60 – с диагнозом сахарный диабет, ишемия сердца, в 75 лет и старше – при тиреотоксикозе, сердечной недостаточности застойного типа, гипертонической болезни. Также препарат актуален для людей с ревматическими пороками миокарда, перенесших операцию в клапанном аппарате. Обязательно нужно пользоваться этим средством, когда в истории болезни имели место случаи тромбозов или эмболий.
- Гепариновые низкомолекулярные препараты.
Их назначают в особо тяжелых случаях, требующих принятия экстренных мер перед выполнением кардиоверсии.
- Антиагреганты (ацетилсалициловая кислота, «Аспирин», «Дипиридамол»).
Используют для лечения больных разных возрастных категорий. Причем целесообразным считается применение «Аспирина» у пациентов, которые не подвержены влиянию факторов риска.
Антикоагулянтная терапия может способствовать развитию кровотечений, особенно при длительном применении. Поэтому ее нужно назначать с осторожностью по отношению к пациентам, у которых снижена свертываемость крови.
Электрокардиоверсия
Под этим термином подразумевается процесс стабилизации ритма сокращений при помощи разрядов электрического тока. Это сильнодействующий метод лечения, часто он применяется, как неотложная мера в опасной для жизни ситуации.
Процедура проводится под наркозом, и сопровождается снятием ЭКГ-показаний. Специальный прибор (кардиовертер-дефибриллятор) осуществляет подачу электрического сигнала в сердце синхронно с возникновением R-зубцов, чтобы не спровоцировать развитие мерцания желудочков.
Электрическая кардиоверсия планового порядка показана пациентам с длительно протекающей аритмией, но без выраженных нарушений кровообращения. Перед такой манипуляцией больной должен пройти курс лечения «Варфарином» в течение 3 недель, и продолжить его около месяца после проведения процедуры.
Если приступ аритмии кратковременный, но ему сопутствуют значительные проблемы с циркуляцией крови, необходимо проведение срочной кардиоверсии. При этом вводится гепарин или другие низкомолекулярные вещества.
Электроимпульсную терапию используют, когда лечение таблетками не приносит должного эффекта. Воздействовать на сердце можно как снаружи грудной клетки, так и подведением электрода непосредственно к органу через катетер.
Медикаментозная форма кардиоверсии
Она предполагает назначение препаратов для восстановления синусового ритма.
- «Прокаинамид».
Лекарство недорогое, но имеет много негативных побочных действий (снижение давления, вертиго, головные боли, может вызывать галлюцинации). Используют для инъекций в вену.
- «Нибентан».
Вводится внутривенно, дает сильный эффект. Однако может серьезно повлиять на ритм сокращений желудочков. Поэтому пациент находится под постоянным амбулаторным наблюдением после применения подобного препарата целые сутки.
- «Амиодарон».
Средство для инъекций. Предлагается в лечении больных, у которых диагностированы органические нарушения миокарда (образование рубцов после инфаркта).

Бывает в виде таблеток или ампул для внутривенного введения. Препарат не применяют при серьезных патологических процессах в легких, ишемическом заболевании, плохой сократительной способностью со стороны левого желудочка. Слабо помогает, когда выявляется персистирующая форма мерцательной аритмии.
Лекарственный тип кардиоверсии применяется в ситуации первичной фибрилляции, а также при пароксизмальной форме аритмии. При этом у пациента отмечаются ярко выраженные патологические проявления, повышенная ЧСС, нарушения кровотока. Если лечение начато в первые часы развития приступа, то эффект будет положительный.
Чаще всего применяют «Амиодарон». Он более эффективно купирует приступы мерцательной аритмии и вызывает меньшее количество побочных реакций. Сердечная недостаточность при регулярном приеме препарата не прогрессирует, риск смерти от внезапной остановки сердца снижается более, чем на 50%.
В целом антиаритмики могут назначаться для прохождения длительного курса лечения в целях профилактики рецидивов сбоя ритма.
Снижение частоты сердечного ритма
- ингибиторы каналов кальция – «Верапамил», «Дилтиазем»;
- блокаторы бета-адренорецепторов – «Метопролол», «Карведилол»;
- если эффекта от приема предыдущих средств недостаточно, применяется «Амиодарон».
Указанные группы медикаментов применяют для того, чтобы добиться оптимальных значений пульса (80-110 ударов в минуту). Такая терапия помогает значительно облегчить самочувствие больного, максимально устранить неприятную симптоматику, предупредить развитие угрожающих жизни состояний. Однако выбранная стратегия не в силах остановить дальнейшее прогрессирование нарушений сердечного ритма.
Способ катетерной радиочастотной абляции (РЧА)
Используется как самый крайний вариант, когда должные результаты от других методов лечения отсутствуют. РЧА – это операция с минимальным хирургическим вмешательством. Малоинвазивная эндоваскулярная процедура заключается во внедрении через вену катетера, который доставляет электрод в сердечную ткань. Это миниатюрное устройство разрушает при помощи электрических разрядов аберрантный участок генерации импульсов.
Такая операция требует одновременного вживления в грудную клетку кардиостимулятора. Это необходимо, потому что при устранении некоторых электрически активных участков (атриовентрикулярный узел, пучок Гиса) сократительные сигналы не добираются до желудочков.
Если у человека отмечаются редкие, но тяжело протекающие приступы мерцательной аритмии, в полость предсердий имплантируются кардиовертеры-дефибрилляторы. Эти устройства не могут остановить развитие пароксизма, но помогают при необходимости быстро устранить его симптомы.
Мерцательная аритмия – опасное состояние с прогрессирующим ухудшением самочувствия. Такой вид нарушений ритма способен привести к внезапной сердечной смерти. Особенную угрозу представляет тахисистолическая форма фибрилляции предсердий. Поэтому важно серьезно относиться к предлагаемому комплексу оздоровительных мер, соблюдать все рекомендации врача. Профилактические меры предполагают прием назначенных медикаментов. Схема лечения для каждого пациента подбирается индивидуально. Лекарственные средства и другие способы терапии необходимы для предотвращения новых приступов и замедляют процесс становления хронической формы патологии, повышающей риск развития тяжелых последствий.
Содержание
Мерцательную аритмию подразделяют на пароксизмальную, персистирующую и постоянную, она еще имеет название фибрилляция предсердий (ФП). Это очень часто встречающееся заболевание, основанное на хаотичном, нарушенном ритме нерегулярных сокращений сердца, частота импульсов при этом может быть выше 350 в минуту. При ускоренном сердцебиении частота пульса заметно реже, это называется «дефицитом пульса». Заболеванию подвержены люди в любом возрасте, но по большей части оно распространено среди пациентов, которые старше 60 лет.
Что такое фибрилляция предсердий
Один из видов желудочковой тахикардии, который предполагает, что предсердия сокращаются хаотично, а частота импульсов при этом может достигать активации 350-700 в минуту – это и есть ФП (код по справочнику заболеваний МКБ-10 I48, код МКБ-9 427.31). Из-за этого ритмичность их сокращений становится нереальной, а кровь не проталкивается к желудочкам в привычном темпе. Хаотичные сокращения желудочков и желудочковые ритмы при этом происходят в обычном, замедленном или ускоренном ритме.
Причины
При заболевании в организме источников импульсов становится огромное множество вместо одного положенного – синусового узла. Возникновение ФП может стать следствием самых разных факторов. Среди основных причин выделяют:
- инфаркт миокарда и стенокардия;
- кардиосклероз;
- порок клапанов сердца;
- гипертония;
- ревматизм;
- кардиомиопатия;
- воспаленная сердечная мышца;
- повышенный гормональный уровень щитовидной железы;
- лекарственные отравления;
- отравление в результате приема алкоголя;
- периодический или постоянный стресс;
- ожирение;
- сердечная опухоль;
- сахарный диабет;
- почечные болезни.

Классификация
Фибрилляция и трепетание предсердий классифицируются по признакам, которые определяют, насколько они поддаются лечению. Классификация следующая:
- Пароксизмальная фибрилляция предполагает, что симптомы проявляются в виде приступов и проходят сами собой в течение недели. Такая аритмия может появляться несколько раз за день и исчезать без лекарственного воздействия. Подобные эпизоды заболевания могут проходить незамеченными для больного или же, напротив, приносить плохие ощущения.
- Персистирующая фибрилляция сердца: продолжительность приступов составляет больше недели и проходит только под воздействием лекарственных препаратов.
- Постоянная аритмия сердца: наблюдается у больного на постоянной основе и не поддается медикаментозному лечению.
Иногда в молодом возрасте возникновение приступов фибрилляции происходит вне зависимости от какого-либо фактора. В таком случае ставится диагноз «идиопатическая пароксизмальная фибрилляция». Другая классификация основана на ЧСС – частоте сокращений сердца. Она подразделяется на:
- брадисистолическую – ЧСС до 60;
- эусистолическую – ЧСС от 60 до 90;
- тахисистолическую – ЧСС больше 90.
Симптомы фибрилляции предсердий
ФП часто возникает после хирургического лечения сердца. Механизм возникновения мерцания предсердий сопровождается определенными признаками, присущими заболеванию. Пароксизма фибрилляции может быть не замечена, а обнаружена только в результате специального обследования. Общие жалобы пациентов распространяются на перебойную работу сердечной мышцы, нехватку кислорода и внезапное чувство учащения собственного сердцебиения, к тому же на:
- одышку;
- частоту пульса;
- приступы тревоги и паники;
- слабость и усталость;
- обморок или предобморочное состояние;
- внешняя бледность, холодный пот;
- болезненные ощущения в грудной клетке.
Постоянная
Данная разновидность фибрилляции исключает нормальную жизнедеятельность, а ее проявление близко к инвалидизирующим симптомам. Такая форма заболевания предполагает произвольное проявление основных симптомов и требует обязательного медицинского вмешательства.
Персистирующая
ФП предполагает ярко выраженную симптоматику, которая влияет на повседневную активность. Персистирующая форма фибрилляции предсердий имеет симптомы, которые очень болезненно переносятся пациентом. Для устранения болезни требуется медицинское лечение.
Пароксизмальная
На различных стадиях заболевания клинические симптомы могут обнаружить себя по-разному. Пароксизмальная форма фибрилляции предсердий проявляется небольшими изменениями, симптомы не мешают обыденной жизнедеятельности. Однако она проходит самостоятельно, и медикаментозное лечение не требуется. Существующий риск повтора приступа мерцающей аритмии можно предотвратить посредством разнообразных терапий и фармакологического лечения.

Диагностика фибрилляции предсердий
Основным методом выявить заболевание считается проведение ЭКГ. Признаки заболевания отражаются на диаграмме в виде отсутствующих зубцов Р при всех отведениях. Вместо этого проявляются хаотичные волны тахисистолий f, а интервалы R-P отличаются по длительности. Если же по электрокардиограмме не видно наличия болезни, но пациент жалуется на все симптомы заболевания, то проводится Холтеровское мониторирование. Эхокардиография выполняется при подозрении на патологии сердца, наличие тромбов в ушках предсердий и для установления размера предсердий.
Лечение фибрилляции предсердий
Методы лечения заболевания отличаются друг от друга в зависимости от формы проявления. Если симптомы мерцательной аритмии проявляются впервые, то целесообразно применять способы купирования фибрилляции. Для этого по рецепту врача принимают внутрь и внутривенно Новокаинамид и внутрь – Хинидин. При прогрессивном ухудшении состояния больного для устранения заболевания применяется электрическая кардиоверсия, которая является одним из самых эффективных методов за счет электрической стимуляции, но применяется редко из-за необходимости наркоза.
Лечить фибрилляцию, которая длится как минимум двое суток, нужно Варфарином (снижает свертываемость крови) в течение длительной терапии около 3-4 недель, после можно предпринимать попытки купировать ФП. По наступлению нормального синусового ритма проводится антиаритмическая терапия на основе приема Кордарона, Аллапинина и других медикаментов с целью профилактики пароксизмов. В любом случае при подозрении на мерцание предсердий необходимо сразу обращаться в больницу. Ни в коем случае не пытайтесь лечиться самостоятельно.
Антикоагулянтная терапия
Необходима для препятствия возникновения тромбоэмболии и профилактики инсульта. Назначаются антикоагулянты, определяющиеся по шкале CHADS2 или шкале CHA2DS2-VASc. Они предполагают сумму всех факторов риска, среди которых инсульт, диабет, возраст от 60 лет, хроническая сердечная недостаточность и другие. Если сумма факторов от 2 и более, то назначается длительная терапия, например, Варфарином. Несколько применяемых препаратов в данном случае:
- Варфарин. Используется для лечения вторичной профилактики инфаркта миокарда и тромбоэмболических осложнений после него, тромбоэмболических осложнений ФП, послеоперационных тромбозов.
- Апиксабан. Назначается в профилактических целях для предупреждения инсультов и системной тромбоэмболии у людей с ФП.
- Ривароксабан. Применяется для профилактики инфаркта миокарда после острого коронарного синдрома.
- Дабигатран. Используется в профилактических целях для предупреждения венозной тромбоэмболии у пациентов, перенесших ортопедические операции.
Контроль ритма
Восстанавливать синусовый ритм можно с помощью электрической или медикаментозной кардиоверсии. Первая гораздо эффективней, но слишком болезненна из-за электрических импульсов, поэтому необходима общая анестезия. Фармакологический метод предполагает использование лекарственных препаратов, каждый из которых предполагает использование при определенной симптоматике:
- Прокаинамид. Назначается при предсердной экстрасистолии, тахикардии, наджелудочковой и желудочковой аритмии.
- Амиодарон. Выписывают при серьезной желудочковой аритмии, предсердной и желудочковой экстрасистолии, стенокардии, хронической сердечной недостаточности, а также для профилактического применения фибрилляции желудочков.
- Пропафенон. Применяется для приема внутрь при симптомах возникновения мерцательной аритмии, аритмии желудочков, пароксизмальной наджелудочковой тахикардии. Препарат назначается внутривенно при трепетании предсердий, желудочковых тахикардий (если сократительная функция левого желудочка сохранилась).
- Нибентан. Лекарство вводят внутривенно. Оно оказывает антиаритмическое воздействие при суправентрикулярных тахикардиях.

Контроль частоты сердечных сокращений
При этой стратегии не предпринимаются попытки восстановления ритма сердца, а уменьшают частоту сердечных сокращений за счет действия группы препаратов. Среди них бета-блокаторы, недигидропиридиновые блокаторы кальциевых каналов, дигоксин. Данный метод направлен на уменьшение симптоматики нерегулярного сердцебиения, но заболевание продолжит прогрессировать.
Катетерная абляция
Для восстановления и поддержания синусового сердечного ритма проводится нехирургическая радиочастотная абляция. Она основана на разрушении патологических проводящих путей, из-за которых возникает аритмия. В результате здоровые участки миокарда меньше повреждаются, поэтому такая операция считается эффективнее других. Большинство больных избавляются от мерцательной аритмии с помощью такой стратегии навсегда.
Осложнения фибрилляции предсердий
Больные мерцательной аритмией рискуют возникновением тромбоэмболического инсульта и инфаркта миокарда. Симптомы ФП так влияют на организм, что полноценное сокращение предсердий становится невозможным, и кровь застаивается в пристеночном пространстве, образуя тромбы. Если такой тромб попадет в аорту, то станет причиной тромбоэмболии артерии. Это вызывает инфаркт головного мозга (ишемический инсульт), сердца, кишечника, почек и других органов, в которые попадает тромб. Самые частые осложнения при заболевании:
- инсульт и тромбоэмболия;
- хроническая сердечная недостаточность;
- кардиомиопатия;
- кардиогенный шок и остановка сердца.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!

Общие сведения
(фибрилляция предсердий) – нарушение ритма сердца, сопровождающееся частым, хаотичным возбуждением и сокращением предсердий или подергиванием, фибрилляцией отдельных групп предсердных мышечных волокон. Частота сердечных сокращений при мерцательной аритмии достигает 350-600 в минуту. При длительном пароксизме мерцательной аритмии (превышающем 48 часов) увеличивается риск тромбообразования и ишемического инсульта. При постоянной форме мерцательной аритмии может наблюдаться резкое прогрессирование хронической недостаточности кровообращения.
Мерцательная аритмия является одним из наиболее частых вариантов нарушений ритма и составляет до 30% госпитализаций по поводу аритмий . Распространенность мерцательной аритмии увеличивается сообразно возрасту; она встречается у 1% пациентов до 60 лет и у более чем 6% пациентов после 60 лет.

Классификация мерцательной аритмии
В основу современного подхода к классификации мерцательной аритмии включены характер клинического течения, этиологические факторы и электрофизиологические механизмы.
Выделяют постоянную (хроническую), персистирующую и преходящую (пароксизмальную) формы мерцательной аритмии. При пароксизмальной форме приступ продолжается не более 7 суток, обычно – менее 24 часов. Персистирующая и хроническая мерцательная аритмия длятся более 7 суток, хроническая форма определяется неэффективностью электрической кардиоверсии. Пароксизмальная и персистирующая формы мерцательной аритмии могут быть рецидивирующими.
Различают впервые выявленный приступ мерцательной аритмии и рецидивирующий (второй и последующие эпизоды фибрилляции предсердий). Мерцательная аритмия может протекать по двум типам предсердных нарушений ритма: мерцание и трепетание предсердий .
При мерцании (фибрилляции) предсердий сокращаются отдельные группы мышечных волокон, в результате чего отсутствует координированное сокращение предсердия. В атриовентрикулярном соединении концентрируется значительное количество электрических импульсов: часть из них задерживается, другие распространяются на миокард желудочков, заставляя их сокращаться с разным ритмом. По частоте сокращений желудочков различаются тахисистолическая (желудочковые сокращения 90 и более в мин.), нормосистолическая (желудочковые сокращения от 60 до 90 в мин.), брадисистолическая (желудочковые сокращения меньше 60 в мин.) формы мерцательной аритмии.
Во время пароксизма мерцательной аритмии не происходит нагнетания крови в желудочки (предсердной добавки). Предсердия сокращаются неэффективно, поэтому в диастолу желудочки заполняются свободно стекающей в них кровью не полностью, в результате чего периодически не происходит выброса крови в систему аорты.
Трепетание предсердий – это учащенные (до 200-400 в мин.) сокращения предсердий с сохранением правильного координированного предсердного ритма. Сокращения миокарда при трепетании предсердий следуют друг за другом практически без перерыва, диастолическая пауза почти отсутствует, предсердия не расслабляются, находясь большую часть времени в состоянии систолы. Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки.
По предсердно-желудочковым соединениям к желудочкам могут поступать каждый 2-ой, 3-ий или 4-ый импульсы, обеспечивая правильный желудочковый ритм, - это правильное трепетание предсердий. При нарушении предсердно-желудочковой проводимости отмечается хаотичное сокращение желудочков, т. е. развивается неправильная форма трепетания предсердий.
Причины мерцательной аритмии
К развитию мерцательной аритмии могут приводить как сердечная патология, так и заболевания других органов. Чаще всего мерцательная аритмия сопутствует течению инфаркта миокарда , кардиосклероза , ревматических пороков сердца , миокардита , кардиомиопатий , артериальной гипертонии , тяжелой сердечной недостаточности. Иногда фибрилляция предсердий возникает при тиреотоксикозе , интоксикациях адреномиметиками, сердечными гликозидами, алкоголем, может провоцироваться нервно-психическими перегрузками, гипокалиемией.
Также встречается идиопатическая мерцательная аритмия, причины которой остаются не выявленными даже при самом тщательном обследовании.
Симптомы мерцательной аритмии
Проявления мерцательной аритмии зависят от ее формы (брадисистолическая или тахисистолическая, пароксизмальная или постоянная), от состояния миокарда, клапанного аппарата, индивидуальных особенностей психики пациента. Значительно тяжелее переносится тахисистолическая форма мерцательной аритмии. При этом пациенты ощущают учащенное сердцебиение, одышку, усиливающуюся при физическом напряжении, боли и перебои в сердце.
Обычно сначала мерцательная аритмия протекает приступообразно, прогрессирование пароксизмов (их продолжительность и частота) индивидуальны. У некоторых пациентов после 2-3 приступов мерцания предсердий устанавливается персистирующая или хроническая форма, у других – в течение жизни отмечаются редкие, непродолжительные пароксизмы без тенденции к прогрессированию.
Возникновение пароксизма мерцательной аритмии может ощущаться по-разному. Некоторые пациенты могут не замечать его и узнают о наличии аритмии только при медицинском обследовании. В типичных случаях мерцательная аритмия ощущается хаотическими сердцебиениями, потливостью, слабостью, дрожью, страхом, полиурией. При чрезмерно высокой частоте сердечных сокращений могут наблюдаться головокружение, обмороки , приступы Морганьи-Адамса-Стокса . Симптомы мерцательной аритмии практически сразу исчезают после восстановления синусового сердечного ритма. Пациенты, страдающие постоянной формой мерцательной аритмии, со временем перестают ее замечать.
При аускультации сердца выслушиваются беспорядочные тона различной громкости. Определяется аритмичный пульс с разной амплитудой пульсовых волн. При мерцательной аритмии определяется дефицит пульса – число минутных сокращений сердца превышает число пульсовых волн). Дефицит пульса обусловлен тем обстоятельством, что не при каждом сердечном сокращении происходит выброс крови в аорту. Пациенты с трепетанием предсердий ощущают сердцебиение, одышку, иногда дискомфорт в области сердца, пульсацию вен шеи.
Осложнения мерцательной аритмии
Наиболее частыми осложнениями мерцательной аритмии являются тромбоэмболии и сердечная недостаточность . При митральном стенозе, осложненном мерцательной аритмией, закупорка левого атриовентрикулярного отверстия внутрипредсердным тромбом может привести к остановке сердечной деятельности и внезапной смерти.
Внутрисердечные тромбы могут попадать в систему артерий большого круга кровообращения, вызывая тромбоэмболии различных органов; из них 2/3 с током крови поступают в церебральные сосуды. Каждый 6-ой ишемический инсульт развивается у пациентов с мерцательной аритмией. Наиболее подвержены церебральной и периферической тромбоэмболии пациенты старше 65 лет; больные, уже перенесшие ранее тромбоэмболию любой локализации; страдающие сахарным диабетом , системной артериальной гипертензией , застойной сердечной недостаточностью.
Сердечная недостаточность при мерцательной аритмии развивается у пациентов, страдающих пороками сердца и нарушением сократимости желудочков. Сердечная недостаточность при митральном стенозе и гипертрофической кардиомиопатии может проявляться сердечной астмой и отеком легких . Развитие острой левожелудочковой недостаточности связано с нарушением опорожнения левых отделов сердца, что вызывает резкое повышение давления в легочных капиллярах и венах.
Одним из тяжелейших проявлений сердечной недостаточности при мерцательной аритмии может служить развитие аритмогенного шока вследствие неадекватно низкого сердечного выброса. В некоторых случаях возможен переход мерцательной аритмии в фибрилляцию желудочков и остановку сердца. Наиболее часто при мерцательной аритмии развивается хроническая сердечная недостаточность, прогрессируя вплоть до аритмической дилатационной кардиомиопатии .
Диагностика мерцательной аритмии
Обычно мерцательная аритмия диагностируется уже при физикальном обследовании. При пальпации периферического пульса определяется характерный неупорядоченный ритм, наполнение и напряжение. При аускультации сердца выслушивается неритмичность сердечных тонов, существенные колебания их громкости (громкость следующего за диастолической паузой I тона меняется в зависимости от величины диастолического наполнения желудочков). Пациенты с выявленными изменениями направляются на консультацию кардиолога .
Подтверждение или уточнение диагноза мерцательной аритмии возможно с помощью данных электрокардиографического исследования. При мерцании предсердий на ЭКГ отсутствуют зубцы Р, регистрирующие сокращения предсердий, а желудочковые комплексы QRS располагаются хаотично. При трепетании предсердий на месте зубца Р определяются предсердные волны.
Чреспищеводное электрофизиологическое исследование (ЧПЭКГ) проводится с целью определения механизма развития мерцательной аритмии, что особенно важно пациентам, которым планируется проведение катетерной аблации или имплантации кардиостимулятора (искусственного водителя ритма).
Лечение мерцательной аритмии
Выбор лечебной тактики при различных формах мерцательной аритмии направлен на восстановление и поддержание синусового ритма, предотвращение повторных приступов фибрилляции предсердий, контроль частоты сердечных сокращений, профилактику тромбоэмболических осложнений. Для купирования пароксизмов мерцательной аритмии эффективно применение новокаинамида (внутривенно и внутрь), хинидина (внутрь), амиодарона (внутривенно и внутрь) и пропафенона (внутрь) под контролем уровня АД и электрокардиограммы.
Менее выраженный результат дает использование дигоксина, пропранолола и верапамила, которые, однако, уменьшая частоту сердечных сокращений, способствуют улучшению самочувствия пациентов (уменьшению одышки, слабости, ощущений сердцебиения). При отсутствии ожидаемого положительного эффекта от лекарственной терапии прибегают к электрической кардиоверсии (нанесение импульсного электрического разряда на область сердца для восстановления сердечного ритма), купирующей пароксизмы мерцательной аритмии в 90% случаев.
При мерцательной аритмии, продолжающейся свыше 48 часов, резко возрастает опасность тромбообразования, поэтому с целью предупреждения тромбоэмболических осложнений назначается варфарин. Для предотвращения повторного развития приступов мерцательной аритмии после восстановления синусового ритма назначаются противоаритмические препараты: амиодарон, пропафенон и др.
При установлении хронической формы мерцательной аритмии назначается постоянный прием адреноблокаторов (атенолола, метопролола, бисопролола), дигоксина, антагонистов кальция (дилтиазема, верапамила) и варфарина (под контролем показателей коагулограммы - протромбинового индекса или МНО). При мерцательной аритмии обязательно необходимо лечение основного заболевания, приведшего к развитию нарушения ритма.
Методом, радикально устраняющим мерцательную аритмию, является проведение радиочастотной изоляции легочных вен, в ходе которой очаг эктопического возбуждения, расположенный в устьях легочных вен, изолируется от предсердий. Радиочастотная изоляция устья легочных вен является инвазивной методикой, эффективность которой составляет около 60%.
При часто повторяющихся приступах мерцательной аритмии или при постоянной ее форме возможно выполнение РЧА сердца - радиочастотной аблации («прижигания» с помощью электрода) атриовентрикулярного узла с созданием полной поперечной АV-блокады и имплантацией постоянного электрокардиостимулятора .
Прогноз при мерцательной аритмии
Основными прогностическими критериями при мерцательной аритмии служат причины и осложнения нарушения ритма. Мерцательная аритмия, вызванная пороками сердца, тяжелыми поражениями миокарда (крупноочаговым инфарктом миокарда, обширным или диффузным кардиосклерозом, дилатационной кардиомиопатией), быстро приводит к развитию сердечной недостаточности.
Прогностически неблагоприятны тромбоэмболические осложнения, обусловленные мерцательной аритмией. Мерцательная аритмия увеличивает летальность, связанную с заболеваниями сердца, в 1,7 раза.
При отсутствии тяжелой сердечной патологии и удовлетворительной состоянии миокарда желудочков прогноз более благоприятный, хотя частое возникновение пароксизмов мерцательной аритмии существенно снижает качество жизни пациентов. При идиопатической мерцательной аритмии самочувствие обычно не нарушается, люди ощущают себя практически здоровыми и могут выполнять любую работу.
Профилактика мерцательной аритмии
Целью первичной профилактики является активное лечение заболеваний, потенциально опасных в плане развития мерцательной аритмии (артериальной гипертензии и сердечной недостаточности).
Меры вторичной профилактики мерцательной аритмии направлены на соблюдение рекомендаций по противорецидивной лекарственной терапии, проведению кардиохирургического вмешательства , ограничению физических и психических нагрузок, воздержанию от приема спиртного.
Ваше сердце доставляет кровь к остальным частям вашего тела с помощью электричества. Когда в сердце случается электрический дисбаланс, у вас могут возникнуть фибрилляции предсердий. Это означает, что атриум, часть сердца, которая качает кровь к остальным частям тела, не работает правильно и поэтому возникают проблемы. Если в страдаете от фибрилляции предсердий, то вам лучше знать все возможные способы лечения. Перейдите к шагу 1, чтобы узнать больше.
Шаги
Лечение фибрилляции предсердий при помощи изменения образа жизни
- Получение достаточного количества сна. Когда вы устали, все может казаться намного более сложным. Старайтесь уделять сну шесть-восемь часов каждую ночь.
- Разработайте план, как держать ситуацию под контролем. Если работа или другие моменты вашей жизни создают стресс, найдите время, чтобы действительно подумать о проблеме, которая вызывает у вас стресс. Придумайте, как можно справиться с проблемой, а затем двигайтесь вперед в более спокойном темпе.
- Находите время, чтобы делать вещи, которые вы любите. Действительно важно уделять какое-то время каждый день тому, чтобы делать вещи, которые делают вас счастливым. Счастье может быть лучшим лекарством от стресса. Читайте книги, смотрите кино, встречайтесь с друзьями или пойдите в поход.
-
Занимайтесь дыхательными упражнениями. Один из лучших способов борьбы с фибрилляцией предсердий являются дыхательные упражнения. Наиболее распространенное и простое дыхательное упражнение для снятия стресса -просто вдыхать в течение 10 секунд, а затем в течение 10 секунд выдыхать. Повторите это упражнение, пока не почувствуете себя спокойным и собранным.
Бросьте употреблять алкоголь. Алкоголь является одним из основных триггеров фибрилляции предсердий, особенно если у вас есть к этому предрасположенность. Некоторые исследования показывают, что алкоголь может создать изменения в сердечной мышце, что в свою очередь может привести к фибрилляции предсердий. В связи с этим, сделайте все возможное, чтобы уменьшить количество потребляемого вами алкоголя. Хотя один бокал шампанского, как правило, считается нормальным, пьянство следует избегать любой ценой, потому что чрезмерное увеличение концентрации алкоголя в организме может привести к фибрилляции предсердий.
Следите за количеством кофеина. Хотя исследователи до сих пор пытаются найти объяснения того, почему кофеин влияет на фибрилляции предсердий, многие люди, страдающие этим заболеванием, отмечают, что кофеин увеличивает симптомы. Как правило, лучше избегать напитков с кофеином, таких как кофе эспрессо или Red Bull. Тем не менее, одна чашка кофе или чая в день, скорее всего, не окажет большого влияния.
Ограничьте количество жиров, которые вы потребляете. Высокое содержание жиров обычно вызывает ожирение, которое является одним из основных причин фибрилляции предсердий. В связи с этим, важно уменьшить количество жирной пищи, которую вы едите. Вы не обязательно должны полностью убрать жирные продукты из своего рациона, но вы должны попытаться уменьшить их потребление. Вы должны избегать:
- Насыщенные жиры (содержатся в масле, сыре и животных жирах).
- Транс-жиры (содержатся в маргарине).
- Холестерин (содержится в жирном мясе, таком как сосиски и в большинстве молочных продуктов).
-
Увеличьте потребление калия. Калий является одним из четырех наиболее сильных электролитов, которые можно потреблять. Важно получать достаточно калия, потому что это помогает контролировать движение (или сжатие) ваших сердечных мышц. Поэтому если у вас низкий уровень калия, это может привести к фибрилляции предсердий. Лучшими источниками калия, которые вы можете включить в свой рацион являются :
- Фрукты, такие как бананы, абрикосы и апельсины.
- Корневые овощи, такие как сладкий картофель и свекла.
- Другие продукты, такие как помидоры, кабачки, авокадо и чернослив.
-
Избегайте продуктов, которые содержат много соли. Когда вы едите очень соленые продукты, вы увеличиваете шансы появления высокого кровяного давления. Когда у вас высокое кровяное давление, оказывается много дополнительной нагрузки на сердце, что может привести к фибрилляции предсердий. Чтобы сохранить кровяное давление на здоровом уровне, попробуйте употреблять в пищу продукты с низким содержанием соли.
-
Прекратите есть грейпфрут. Хотя это может показаться странным, особенно потому, что грейпфрут вкусный и здоровый продукт, вам придется перестать есть грейпфрут, если вы начнете принимать лекарство против фибриляции предсердий. Грейпфрут мешает препаратам, которые врачи назначают для борьбы с фибрилляциями предсердий, поскольку в нем содержится так называемый нарингенин.
Лечение фибрилляции предсердий с помощью лекарств
-
Принимайте антиаритмические препараты. Эти препараты являются наиболее часто назначаемым лечением фибрилляции предсердий, потому что они контролируют пульс и устраняют экстрасистолию. Этот препарат изменяет количество электролитов, которые находятся в вашем сердце и контролируют ритм вашего сердца. Есть много различных видов антиаритмических препаратов, но два самых часто назначаемых включают в себя :
- Бета-блокаторы: Как следует из названия, эти препараты блокируют бета-рецепторы (которые контролируют деятельность вашего сердца), чтобы уменьшить частоту сердечных сокращений. Общие бета-блокаторы включают метопролол, атенолол, карведилол и пропранолол.
- Блокаторы кальциевых каналов. Эти препараты действуют, блокируя кальциевые каналы в сердечной мышце. Таким образом эти препараты также уменьшают частоту сердечных сокращений. Дилтиазем и верапамил являются примерами этой группы антиаритмических препаратов.
-
Попробуйте антикоагулянты. Антикоагулянты также называют препаратами для "разжижения крови" и они делают именно это - разжижают вашу кровь. Когда ваша кровь становится менее густой, шансы на то, что в крови появятся сгустки уменьшаются. При фибрилляции предсердий, кровь не выкачивается из сердца должным образом, а это означает, что часть крови остается в сердце. Кровь, которая остается в сердце увеличивает шансы появления кровяного сгустка.
- Аспирин является наиболее распространенной формой антикоагулянтов. Хотя вы можете приобрести его без рецепта, вы все равно должны поговорить с врачом, прежде чем начать принимать аспирин, если у вас есть фибрилляции предсердий.
- Варфарин является еще одним препаратом для разжижения крови, но его можно купить только по рецепту врача. Поговорите со своим врачом о плюсах и минусах варфарина и аспирина.
-
Снизить уровень стресса. Хотя вы, возможно, считаете, что стресс больше относится к психическому состоянию, а не физическому, на самом деле стресс оказывает огромное влияние на ваше сердце. Когда вы находитесь в состоянии стресса, оказывается дополнительная нагрузка на сердце, что приводит к фибрилляции предсердий. Есть много способов уменьшить состояние стресса. Некоторые из них включают :